Proseguendo il discorso iniziato con l’articolo pubblicato il 13 novembre scorso, sugli infortuni, parlerò qui oggi delle malattie professionali, riprendendo peraltro qualche punto solo accennato in precedenza.
Le malattie professionali ricevono di solito assai meno attenzione degli infortuni, ma ingiustamente. Esse fanno fatica a far parlare di sé, benché rappresentino un fenomeno da non sottovalutare, talvolta anche più grave di quello infortunistico. Ma non fanno notizia, e quando qualcuno ne muore, muore da solo, in ospedale o a casa propria, lontano dai riflettori dei media e sfuggendo magari alle statistiche.
Cosa si intende, innanzitutto, per malattia professionale? Sempre da Testo Unico DPR 1124/1965, la malattia professionale è quella patologia contratta nell’esercizio, normalmente protratto nel tempo, e a causa delle lavorazioni esercitate, lavorazioni che presentano agenti patogeni (chimici, fisici, biologici). Tale esposizione prolungata nel tempo, variabile per intensità e frequenza, ha le sue eccezioni nelle cosiddette malattie-infortunio, da causa virulenta, cioè che si contraggono, come accade appunto per gli infortuni, anche per un unico contatto con l’agente patogeno (si pensi a HIV, epatite, ma anche al COVID, pur considerato nelle statistiche come un infortunio). Le conseguenze, e gli indennizzi, sono gli stessi previsti per gli infortuni; e lo stesso dicasi per il concetto di rischio.
Malattie Professionali Tabellate e Non Tabellate – Fino al 1988, erano riconosciute esclusivamente quelle contenute in apposita Tabella allegata al DPR 1124/1965: detta Tabella riportava da un lato una serie di lavorazioni considerate morbigene; e dall’altro un elenco di malattie. Se un soggetto addetto a una lavorazione morbigena contraeva (contrae) una delle patologie comprese nella Tabella, la malattia era (è) considerata professionale, con una cosiddetta presunzione assoluta, iuris et de iure, direbbe qualche attempato giurista, cioè senza necessità di ulteriori accertamenti. All’inverso, il dimostrarne la diversa origine non professionale, pur non essendo a priori escluso, era difficilissimo (vedremo in un prossimo articolo chi mai potrebbe avere interesse a ciò). Il sistema era vantaggioso per il singolo soggetto ammalatosi, semplice ed economico nella sua gestione, ma troppo rigido; potevano infatti ben sussistere altre patologie di origine professionale, ed altre aggiungersi per nuovi rischi connessi ad innovazioni tecnologiche o organizzative. All’inverso, le medesime innovazioni facevano diminuire, fino a sparire, alcune patologie.
La Corte Costituzionale nel 1988 (sentenza 179) dichiarò illegittimo il riconoscimento attraverso il solo sistema tabellare; si aprì così la possibilità di riconoscere – Sistema Misto – anche altre, diverse patologie professionali, che vengono tuttora definite come Non Tabellate. Ma con l’onere della prova invertito: è l’interessata/o che deve dimostrare l’origine professionale della malattia definita Non Tabellata. A suo carico, quindi, reperimento e presentazione di idonea documentazione su patologia, lavorazioni svolte, e soprattutto, nesso causale tra lavorazione e patologia stessa, non più presunto. I mutamenti tecnologici ed organizzativi nella produzione condussero nel 1994 a rilasciare una seconda Tabella, approvata con il DPR 336/1994; quella attualmente vigente, che ha trasformato molte patologie Non Tabellate in Tabellate, risale al 2008 (Decreto Ministeriale 09/04/2008).
Malattie professionali denunciate nel tempo – Nel quinquennio 2017-2021 in media è stata denunciata una malattia professionale, tabellata o meno, ogni 11 infortuni (numero medio annuo infortuni 2017-2021 605.582, malattie professionali 55.760); il rapporto in passato era anche minore, una 15 o 20. Il fenomeno è quindi ingravescente? Sono possibili letture diverse: “emersione” come malattie professionali di patologie che in precedenza si confondevano tra le malattie comuni? Nuove patologie da nuovi o più gravi rischi, legati a nuove tecnologie, sostanze, e diversa organizzazione del lavoro? Incremento numerico di patologie già diffuse, per analoghi motivi? La classificazione tra le tabellate, dal 2008, di patologie che prima non lo erano? Altri motivi? (cfr. Infra sulla causalità) Probabilmente tutte queste cose insieme, ma con rilevanti differenze tra le diverse malattie professionali, ciascuna delle quali meriterebbe una indagine a sé.
Tipologia delle Malattie professionali denunciate – Se ne osservino ora numero e tipologia nel quinquennio 2017-2021 (dal portale INAIL BDS – Banca Dati Statistica (inail.it). Lo spazio è tiranno ed è rende inevitabile rinviare, per un dettaglio, alla tabella 1; ma a farne una brevissima sintesi, e anche tenendo conto della flessione dovuta al COVID nel 2020 (i motivi appariranno chiari proseguendo nella lettura), sono in totale 278.803 (più quasi 44.000 nei primi nove mesi del 2022), per una media di 55.760 l’anno. Si noti che più di due terzi sono Malattie del sistema osteomuscolare e del tessuto connettivo (es. sindrome del tunnel carpale, De Quervain, tendinopatie, epicondiliti); e si tratta di patologie definite Tabellate solo dalla vigente Tabella 2008 (quindi “emerse”, nel senso indicato sopra, con più facilità?). Seguono le malattie del sistema nervoso (11-12%), quelle dell’orecchio (7-8%), poi quelle del sistema respiratorio ed i tumori (fra il 3 ed il 5%); questi ultimi detengono il triste primato delle conseguenze mortali.
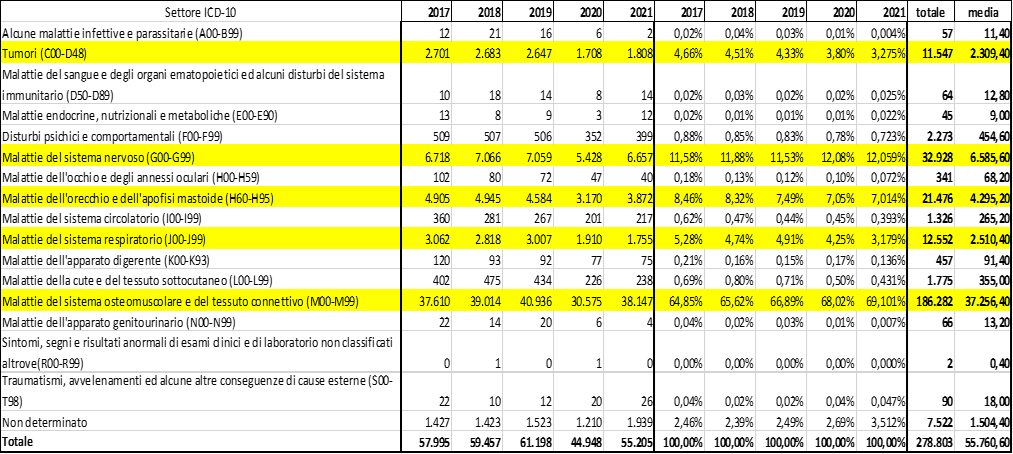
Attenzione: un soggetto può essere affetto da una pluralità di malattie professionali, dello stesso tipo o di tipo diverso, contratte/manifestatesi/aggravatesi contemporaneamente, oppure in tempi diversi; ad esempio, le malattie da movimenti ripetuti, o da uso di strumenti vibranti, che interessano gli arti superiori possono portare a ben sei malattie denunciate per la stessa persona, una per ciascun segmento anatomico (polsi, gomiti, spalle). Aggiungo che in tali casi gli indennizzi per ogni singola patologia riconosciuta non si sommano aritmeticamente: la valutazione della menomazione complessiva viene effettuata dai medici legali utilizzando una metodologia differente a seconda che le menomazioni siano concorrenti sullo stesso organo-apparato o coesistenti.
Malattie professionali riconosciute e no – Osserviamo ora alcuni dati sintetici sui riconoscimenti (stessa fonte).
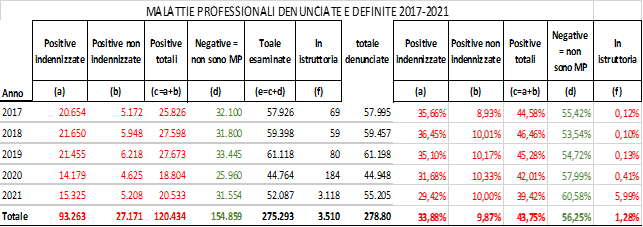
A titolo di confronto, nel quinquennio in esame gli infortuni totali riconosciuti sono il 66% e quelli indennizzati il 58% sul totale dei denunciati (rispettivamente 2.013.255 e 1.734.867 su 3.023.094)
Tre elementi saltano immediatamente all’occhio: 1) le malattie professionali denunciate che vengono riconosciute come tali sono meno della metà; 2) di queste quelle che vengono effettivamente indennizzate si aggirano intorno ad un terzo (le altre riconosciute non hanno comportato astensione dal lavoro, e/o hanno postumi permanenti inferiori al minimo indennizzabile, fissato, ricordo, al 6%). 3) il numero crescente di casi in istruttoria per quelle più recenti, dovuto alle complessità e durata dell’istruttoria stessa.
Come mai queste differenze rispetto agli infortuni? Non mi risultano disponibili statistiche pubbliche al riguardo; l’esperienza pratica indica diverse motivazioni, però non statisticamente supportate:
- non è presente agli atti documentazione idonea ad accertare detto nesso causale, o addirittura che provi il rischio lavorativo denunciato;
- vengono denunciate malattie comuni come malattie professionali (cervicoartrosi, rozoartrosi, artrosi delle ginocchia);
- si denunciano patologie che potrebbero essere legate all’usura lavorativa in soggetti che però non effettuano movimentazione manuale di carichi, né movimenti ripetuti con gli arti superiori, né usino strumenti vibranti oppure operino in ambienti ove sia presente rumore otolesivo;
- il datore di lavoro nega l’esposizione a un rischio lavorativo, fornendo una descrizione delle mansioni differenti da quella riferita dalla/dal lavoratrice/lavoratore;
- dall’estratto conto previdenziale risultano lavorate meno di un terzo delle settimane lavorative all’anno negli ultimi 20 anni.
Conseguenze permanenti di malattie professionali ed infortuni – Ma c’è di più: nonostante il minor numero di riconoscimenti sulle denunce, le conseguenze permanenti nelle malattie professionali sono più frequenti che negli infortuni, e più gravi. Si vedano le tabelle sottostanti, che confrontano il totale degli infortuni definiti nel quinquennio 2017-2021, con le malattie professionali definite nello stesso periodo (dati al 30 aprile 2022), e con indicazione del tipo di indennizzo riferito ai danni permanenti.
Tabella 3
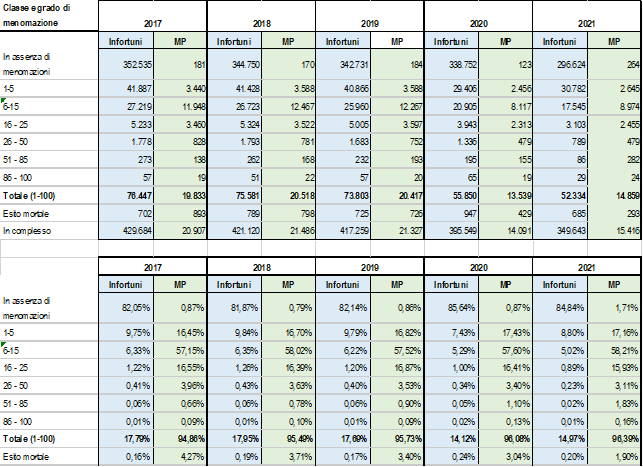
Attenzione: i dati del 2020 e del 2021 anche per le malattie professionali, come già si disse per gli infortuni, non fotografano una situazione “normale”. Essi risentono infatti dei lock down che hanno rallentato, per oggettive difficoltà quando non vere e propria impossibilità, in primo luogo la presentazione delle denunce, poi la loro stessa istruttoria da parte dell’INAIL (che ha ridotto l’attività medico legale all’essenziale ed urgente). Si osservi come le differenze dei numeri assoluti per ciascuna fascia di danno indennizzato tendono a ridursi man mano che la percentuale del danno cresce; e nei primi tre anni del quinquennio (“normali”?) gli eventi mortali da MP sono superiori, in valori assoluti, a quelli da infortunio. Non vi è poi confronto se osserviamo le percentuali di danni permanenti sul totale, con le malattie professionali che superano costantemente quelle degli infortuni di un ordine di grandezza.
Riconoscimento delle malattie professionali vs riconoscimento di un infortunio – Maggiore o minore esaustività delle Tabelle a parte, è evidente che dimostrare l’origine professionale di una patologia Non Tabellata è ben più complesso ed oneroso che denunciare, e poi accertare, un infortunio.
Nell’infortunio l’occasione di lavoro è concetto facile, intuitivo; e anche se nei manuali e nelle sentenze si legge che non basta una coincidenza di tempo e luogo perché un evento dannoso sia da considerarsi un infortunio sul lavoro, nella pratica tale coincidenza è sufficiente quantomeno per denunciare l’evento (all’INAIL poi riconoscerlo come tale). L’altro indispensabile elemento dell’infortunio sul lavoro, cioè la causa violenta, emerge dal certificato medico rilasciato dai Pronto Soccorso, da altre strutture sanitarie, dai medici di base.
Nelle malattie professionali, invece, già il relativo primo certificato richiede l’indicazione di lavorazioni svolte e patologie connesse; ma dette informazioni vanno verificate ed approfondite, per le malattie non tabellate il primo certificato di fatto serve unicamente ad aprire il procedimento amministrativo per l’eventuale riconoscimento.). I certificati di malattia professionale sono redatti per lo più da medici del lavoro, oppure da altri specialisti, infine anche dagli stessi Medici Competenti delle aziende (fino al 1994 detti medici di fabbrica), assai meno dai medici di base. Si richiedono infatti competenze specialistiche e una conoscenza “storica” del paziente e della sua vita lavorativa, elementi non universalmente né egualmente diffusi.
Se l’origine professionale, magari esistente, non viene provata, la malattia professionale finisce, statisticamente, tra quelle comuni, e come tale è trattata.
E che differenza fa, chiederà (giustamente) qualcuna/o ? Nella pratica, molte, per il lavoratore e per il datore di lavoro. Per il primo, l’indennità di Inabilità Temporanea Assoluta – ITA, la stessa prevista per gli infortuni – è superiore, anche nelle sua misura minima, a quella di malattia INPS; gli indennizzi per eventuali danni permanenti scattano per danni più bassi di quelli previsti dalle tabelle per l’invalidità civile, e per somme incomparabilmente più elevate; il lavoratore non ha obblighi di reperibilità, ma solo di astensione da attività nocive; l’INAIL gli offre gratuitamente tutta una serie di prestazioni diagnostiche, fisioterapiche, riabilitative, protesiche, socio-assistenziali. Infine, la durata dell’inabilità temporanea assoluta, per le malattie professionali come per gli infortuni, non ha limiti temporali predeterminati, e a differenza nella malattia comune non è (normalmente) conteggiata nei periodi, contrattualmente previsti nei CCNL, del cosiddetto comporto, cioè periodi massimi di assenza, trascorsi i quali il licenziamento diviene possibile. Per il datore di lavoro, invece, poiché l’assicurazione obbligatoria INAIL funziona con un bonus-malus, il riconoscimento di una malattia professionale (e lo stesso dicasi per gli infortuni), potrebbe far aumentare il premio da pagare all’INAIL, magari provocare un intervento degli organi di vigilanza, o altre conseguenze negative; di tutto ciò più estesamente in prossimi articoli.
Sulle Malattie Professionali INAIL, Ordini professionali dei Medici, ASL (non tutte e non in egual misura) e infine gli Enti di Patronato hanno svolto e svolgono una preziosa opera scientifica e formativa, con molte malattie la cui origine professionale è emersa a poco a poco. In particolare, gli Enti di Patronato (ancora, non tutti e non nella stessa misura) svolgono quelle attività istruttorie che la singola persona non sarebbe in grado di fare da sola; e a tal fine si sono dotati di strutture di istruttoria e diagnosi (ed eventuale contenzioso, amministrativo prima e giudiziario poi …) che non esito a definire sofisticate e che hanno contribuito all’aggiornamento della Tabella. Che questa meritoria attività abbia poi finito o meno per trasformarsi in una industria, una vera e propria fabbrica del contenzioso amministrativo e giudiziario, non sempre fondato, è oggetto di vivace dibattito; non mi pronuncio, il tema è troppo complesso e qui irrilevante. La mia personale esperienza professionale mi consente di affermare che nella prassi l’istruttoria sull’origine professionale della patologia (indagini, acquisizione di documentazione) finisce per essere compiuta in gran parte dalla stessa INAIL.
Variabilità spazio-temporale dei rischi – Chi esaminasse la banca dati INAIL, osserverebbe che le denunce di malattie professionali variano molto, tra territori diversi, o anche tra territori della stessa regione: variano infatti i rischi, per tipologia, diffusione, intensità, sono note le specializzazioni produttive delle singole aree geografiche. Per restare in Emilia-Romagna, l’industria agroalimentare, prevalente in Romagna, “produce” tendenzialmente malattie professionali da movimenti ripetuti e posture incongrue, non certo le silicosi proprie (almeno in passato) dei distretti produttori di ceramiche e piastrelle posti tra Reggio Emilia e Modena. E variano anche sensibilità e conoscenza del fenomeno tra gli operatori…
Inoltre, l’esposizione prolungata nel tempo all’agente patogeno sfasa i tempi tra contrazione della malattia, denuncia, riconoscimento dell’origine professionale (anche ad attività lavorativa cessata), indennizzo delle conseguenze, aggravamenti delle stesse fino anche alla morte. Per fare un unico esempio, l’uso dell’amianto è stato proibito nel 1992, ma una delle tipiche malattie da esposizione all’amianto, il mesotelioma, sempre mortale, può avere periodi di incubazione di decenni; e le sole morti per mesotelioma costituiscono tuttora la maggior parte degli esiti mortali nelle malattie professionali.
L’esposizione ai rischi varia anche nella stessa persona, in dipendenza delle diverse attività lavorative che svolge nel tempo; e visto il periodo di latenza di molte malattie, queste possono manifestarsi anche parecchio tempo dopo che l’esposizione è cessata. In tali casi, l’origine professionale può essere particolarmente difficile da dimostrare, perché difficile, quando non impossibile, è la valutazione del rischio pregresso ora per allora, se l’azienda non è più attiva o le lavorazioni sono mutate, e non c’è documentazione.
Problematica applicazione degli indici di frequenza e gravità – Entrambi gli indici, si ricorderà, hanno al denominatore il numero degli esposti, convenzionalmente ricostruito. Per gli infortuni il rischio è multifattoriale e considerato il medesimo per tutti gli occupati in un determinato territorio, settore di attività, periodo; le malattie professionali originano invece ciascuna da un particolare agente nocivo, con un proprio rischio, e quindi si dovrebbero prendere in considerazione solo gli esposti a quel determinato rischio (ad esempio, per le ipoacusie, bisognerebbe conteggiare non tutti i lavoratori occupati, ma solo chi è effettivamente esposto al rischio rumore). Tenuto conto anche di quanto detto al punto precedente, ciò non è evidentemente possibile a livello macro; può esserlo a livello micro, cioè di azienda o unità produttiva.
Fattori individuali ed extra lavorativi – equivalenza causale e causalità efficiente. Maquale peso hanno,per le patologie professionali denunciate, il tempo di esposizione efficiente, nonché per lo stesso insorgere della malattia, fattori individuali ed eventuali concause esterne all’attività lavorativa?
Si prenda come esempio l’ipoacusia (patologia professionale peraltro oggi assai meno diffusa che in passato): è noto che esiste una fisiologica ipoacusia correlata all’età; ed oggi assistiamo per di più ad un forzato allungamento della vita lavorativa. Ma allora, per l’operaia/o ultrasessantenne che denuncia appunto una ipoacusia come malattia professionale, quanta della menomazione è fisiologica, e quanto dovuta al lavoro? E se (ipotesi niente affatto di scuola) si abita vicino ad una autostrada, e nel suo tempo libero, da anni, uno è un cacciatore che usa il fucile (mai incontrata una cacciatrice …)? Oggi per il riconoscimento di una patologia come professionale non occorrono più né l’unicità né tantomeno la prevalenza della causa di origine professionale; è sufficiente che l’esposizione lavorativa agisca, come si dice, da causa efficiente, che abbia cioè comunque contribuito alla malattia stessa. E ciò a partire da una giurisprudenza della Cassazione e della Corte Costituzionale, a partire dal 2005/2006, che è stata poi sussunta nelle linee guida INAIL per la trattazione delle malattie professionali; circa il rapporto causale tra lavorazione e malattia esse precisano che
“…tale rapporto deve essere diretto ed efficiente, fatta salva, comunque, la possibilità del concorso di fattori causali extralavorativi, concorso che … può rappresentare, in determinate circostanze, un fattore di potenziamento del rischio lavorativo, aumentando l’efficacia lesiva”.
Ma ciò sposta l’attenzione della medicina del lavoro anche sul contesto extra-lavorativo, su rischi ambientali: stili di vita extralavorativi, inquinamento, alimentazione, stress. E con riferimento a quest’ultimo, la tendenziale crescita dello smart working (svolto in tendenziale isolamento), o comunque del lavoro in remoto, con tempi di vita e di lavoro, più difficilmente distinguibili, la precarizzazione crescente dei rapporti di lavoro, la robottizzazione, la diffusione dell’Intelligenza Artificiale a e degli algoritmi, con il venir meno talvolta di qualsiasi interazione umana tra chi lavora e il suo “datore di lavoro”, rappresentano tutte nuove forme di rischio psicosociale. E ciò significa che tutela delle malattie professionali e tutela della salute nel suo complesso si intrecciano e sempre più dovrebbero procedere di pari passo, nell’ottica della cosiddetta Total Worker Health; e che la prevenzione delle malattie professionali è anche più complessa di quella contro gli infortuni.
Un doveroso ringraziamento, infine, alla dott.ssa Lucrezia Vita, dirigente medico all’INAIL, per il prezioso aiuto a sbrogliare la matassa nei suoi aspetti più tecnici.
Maurizio Mazzetti, laureato in giurisprudenza e specializzato in Relazioni Industriali e del Lavoro, è stato dirigente INAIL dall 1999 al 2021. Con Costantino Cipolla e Lamberto Veneri ha curato il volume “Sicurezza e salute sul lavoro. Quale cultura e quale prassi?” (Franco Angeli, 2015).









